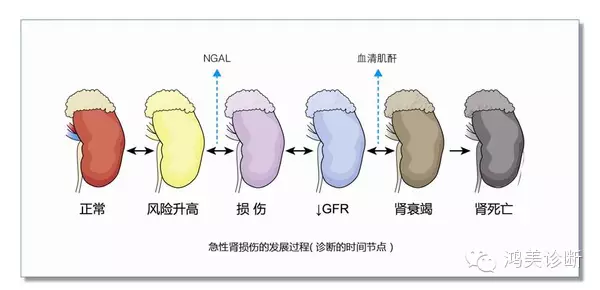
急性肾损伤(AKI)是近年来国际肾脏病学界提出来,并拟取代急性肾衰竭(ARF)的新概念。随着医学的不断发展及人们对各种原因导致的肾功能损伤的病理生理过程的深入了解,学者们认为急性肾功能下降是由于损伤导致肾脏的功能和结构的改变所引起的,而且AKI概括了从肾功能发生改变到最终肾衰竭的整个过程,基本反应了疾病的程度和发展过程。所以AKI替代ARF的基本出发点就是将这一综合征的临床诊断提前。识别并进行早期干预有生物标志物改变的肾损伤,可以防止病情进一步恶化,防止其发展成肾衰竭。
AKI是由各种原因引起的肾功能在短时间(几小时至几天)内突然下降而出现的临床综合症。肾功能下降可发生在原来无肾功能不全的患者,也可发生在原已稳定的慢性肾病(CKD)患者,其主要发病原因是肾灌注量减少导致血流动力学介导的肾小球滤过率降低引起肾脏局部缺血和再灌注损伤,但不存在肾实质损伤。如果能及时纠正肾灌注量减少,则能逆转血流动力学损害,使肾功能迅速恢复,否则可发生细胞明显损伤而导致急性肾小管坏死(ATN)。随着科技的发展,临床的治疗及监护水平均有了很大提高,但AKI及其由此引发的合并症发病率仍居高不下,缺乏早期敏感生物标志物是有效预防和治疗AKI的主要障碍。AKI是心脏体外循环术后严重的并发症之一,直接影响体外循环手术患者的预后,通过对体外循环术后AKI早期预测性的生物标志的研究,将对改善患者的预后有着十分重要的意义。
急性肾损伤(AKI)虽然目前在诊断标准、有效的预防措施、规范化的治疗、多学科联合协作模式方面取得了部分进展,但缺乏早期诊断的特异性生物学指标仍是其应用的瓶颈。目前主要以血肌酐水平作为诊断依据,但是,血肌酐的变化在急性肾功能变化中不敏感、不可靠,只有在约50%的肾功能丧失时血清肌酐浓度发生变化,同时还受到年龄、进食、肌肉容量及水化等因素的影响。以血肌酐作为AKI诊断和临床干预的依据极易错失最佳治疗时机。而其它传统的生物指标,如尿常规、尿素氮、β2微球蛋白、α1微球蛋白等也受年龄、性别、机体、病理、生理状态等多种因素影响,导致其敏感性、特异性差,当这些指标出现异常时,其肾损伤已处于非常严重或不可逆的阶段,并不是及时判定肾功能变化、预测临床特征的适宜指标。
近年来研究发现,NAGL (中性粒细胞明胶酶相关脂质运载蛋白)表达于肾小管细胞,通过铁转运体结合而参与铁代谢,在肾脏发育以及肾损伤后肾小管的再生中起重要作用;在急性肾损伤及修复过程中表达增强,与肾小管损伤程度密切相关;它能在急性肾衰竭的早期判断肾功能损伤的程度,且敏感性、特异性高,对临床AKI的早期诊断、预防、治疗和改善其预后有着重要作用。NAGL是一种调控肾小管上皮细胞凋亡的蛋白分子,正常情况下肾组织很少表达,肾缺血后NAGL是过量表达最显著的蛋白之一。研究显示,急性肾损伤2小时后就可以在尿液中检测到,而血肌酐明显改变需要3-4天,由此证明NAGL是比血清肌酐更早期、更敏感反映AKI的指标。有学者在一项研究中监测了635例急诊科患者的尿NGAL水平,结果发现,尿NGAL在诊断AKI具有较高的敏感性和特异性(分别为90%和99%)。其他的一些研究也都发现NGAL是预测AKI的早期可靠的生物标志物且极具应用潜质。NGAL不仅存在于尿液中,同样也存在于血浆中,测定血浆中NGAL浓度对诊断更加有利,因为它既能避免因极度少尿带来的麻烦,又能减轻因治疗而使用利尿药等带来的干扰。
NGAL检测项目开始在欧洲主要医院开展。采用胶乳增强免疫透射比浊法,可用于血清(浆)、尿液中NGAL检测。NGAL检测的标准化工作已是国内外研究的一个重点方向。
NGAL检测试剂盒的产业化彻底地改变了目前临床医生无法及时诊断患者急性肾损伤的现状,比原本临床发现检测到NGAL显著提前了20至48小时。特别是对心脏支架造影等对比剂肾病患者、ICU、肾病科等急性患者,可以在床边一分钟检测出NGAL,及早干预病情,填补了行业内空白。目前国内已有多家试剂公司获得了NGAL测定试剂盒的注册证,方法学主要以胶乳增强免疫比浊法为主,其原理是: 样本中的NGAL与试剂中羊抗人NGAL单克隆抗体的致敏乳胶颗粒反应,出现凝集反应,在特定的波长下检测其吸光度的变化,其变化程度与样本中的NGAL含量成正比。该方法选择了超敏化的羊抗人NGAL抗体乳胶颗粒,与抗原抗体直接反应相比,抗体包被在乳胶颗粒上与抗原反应能使敏感性更高,抗干扰性更强,且可测线性范围也更宽,且操作简单,能利用普通的生化分析仪进行检测,容易实现自动化,可在各级基层医疗机构普及和应用。 为了顺应市场需求,完善客户服务,时至今日NGAL测定试剂盒已取得了很大的进展。为确保产品优良的稳定性、准确度和灵敏度等性能,采用进口原料,并在多家三甲医院进行了临床评估,其良好的性能得到了验证。