共识报告制定:中华医学会消化病学分会幽门螺杆菌和消化性溃疡学组,全国幽门螺杆菌研究协作组
共识制定专家:刘文忠 谢勇 陆红 成虹 曾志荣 周丽雅 陈烨 王江滨 杜奕奇 吕农华
来源:中华内科杂志2017年7月第56卷第7期
特别鸣谢:吕农华教授大力协助供稿及刘文忠教授权威解读

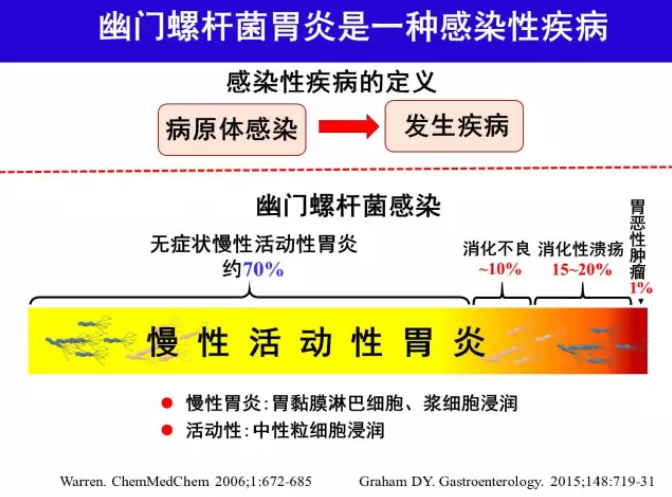
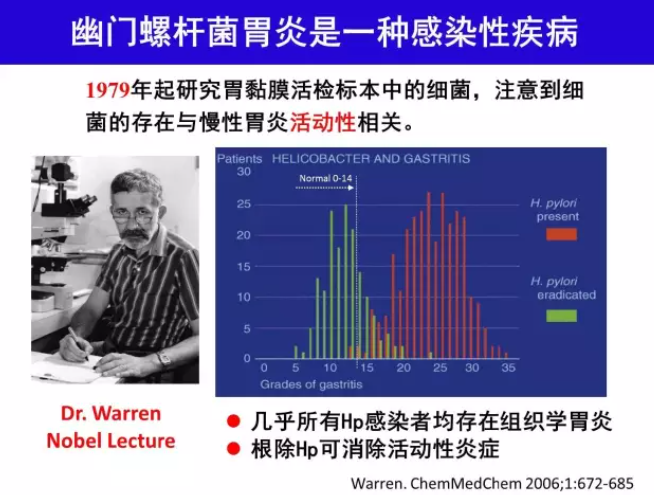
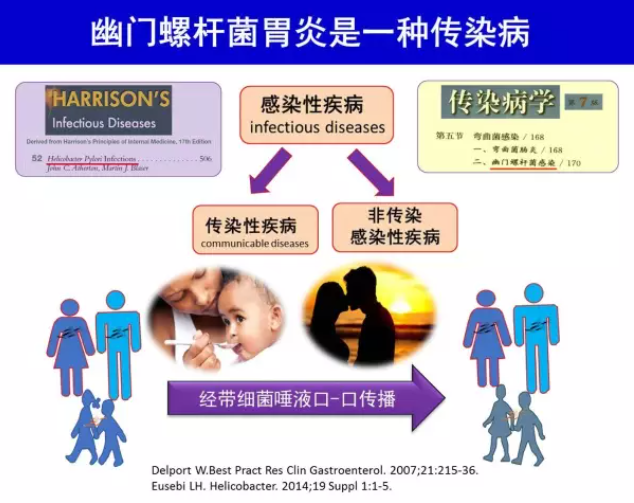
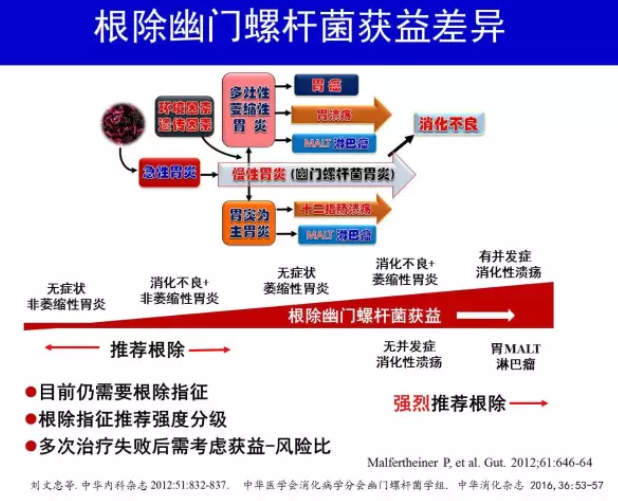
尽管H.pylori 感染者中仅约15%~20%发生消化性溃疡[8],5%~10%发生H.pylori 相关消化不良[9],约1%发生胃恶性肿瘤(胃癌、MALT 淋巴瘤)[10],多数感染者并无症状和并发症,但所有H.pylori 感染者几乎都存在慢性活动性胃炎(chronic active gastritis),亦即H.pylori胃炎[11-12]。H.pylori感染与慢性活动性胃炎之间的因果关系符合Koch 原则[13-14]。H.pylori感染可以在人-人之间传播[15]。因此H.pylori 胃炎不管有无症状和(或)并发症,是一种感染性疾病,根除治疗对象可扩展至无症状者[2,4]。




根除H.pylori 促进消化性溃疡愈合和降低溃疡并发症发生率[16],根除H.pylori 可使约80%早期胃MALT 淋巴瘤获得缓解[17]。与无症状和并发症的H.pylori 感染者相比,上述患者根除H.pylori 的获益显然更大。胃癌发生高风险个体[有胃癌家族史、早期胃癌内镜下切除术后和胃黏膜萎缩和(或)肠化生等]根除H.pylori 预防胃癌的获益高于低风险个体。多次根除治疗失败后治疗难度增加,应再次评估治疗的获益-风险比,进行个体化处理[1]。
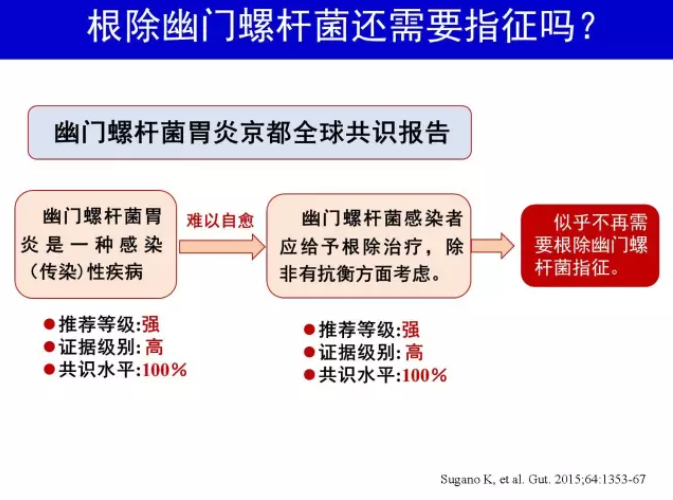
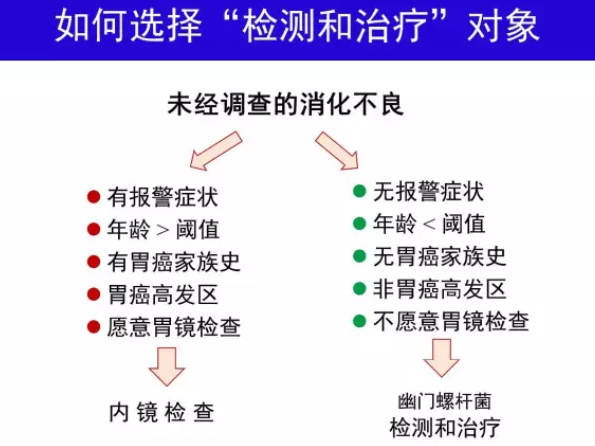
H.pylori 胃炎作为一种感染性疾病,似乎所有H.pylori阳性者均有必要治疗。但应该看到,目前我国H.pylori 感染率仍达约50%[18],主动筛查所有H.pylori 阳性者并进行治疗并不现实。现阶段仍然需要根除H.pylori 指征(表1),以便主动对获益较大的个体进行H.pylori检测和治疗。


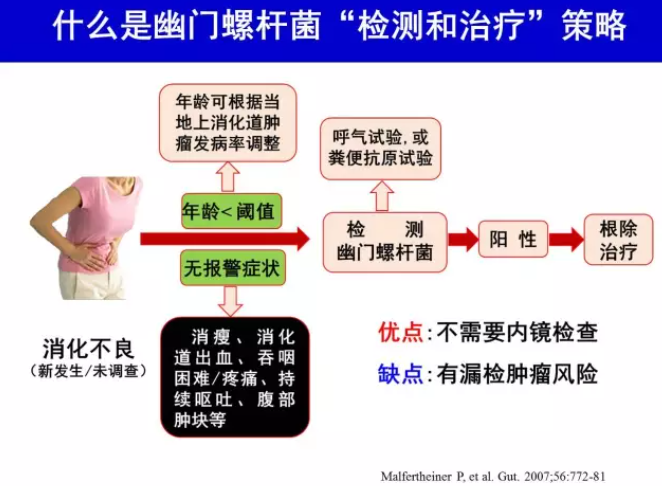
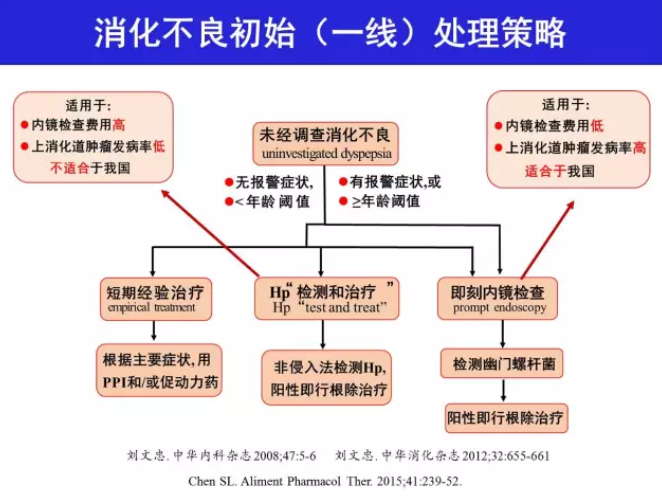
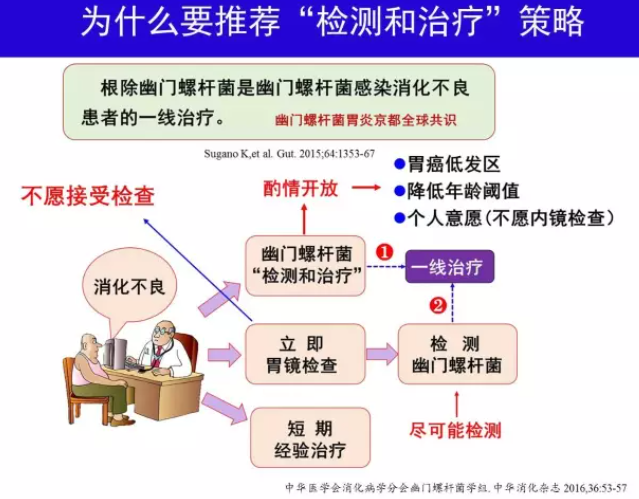
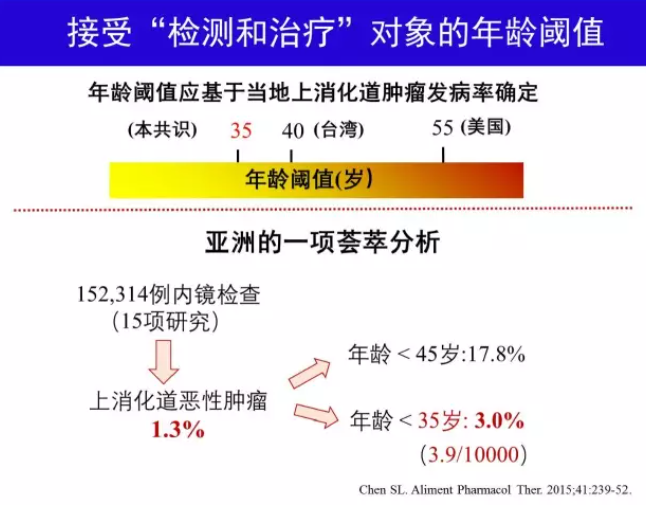
H.pylori “检测和治疗”是一种用非侵入性方法(尿素呼气试验或粪便抗原试验)检测H.pylori,阳性者即给予根除治疗的策略,国际上广泛用于未经调查消化不良的处理[19]。这一策略的优点是不需要胃镜检查,缺点是有漏检上消化道肿瘤风险。在胃镜检查费用高和上消化道肿瘤发病率低的地区实施有较高成本-效益比的优势[20]。这一策略也是根除H.pylori作为消化不良处理一线治疗的措施之一[2, 21]。我国胃镜检查费用较低,胃癌发病率存在显著的地区差异。这一策略不适用于胃癌高发区消化不良患者。在胃癌低发区实施这一策略,排除有报警症状和胃癌家族史者,并将年龄阈值降至




H.pylori 胃炎可在部分患者中产生消化不良症状,主要证据包括:①H.pylori 感染者消化不良发生率高于无感染者[9];②志愿者吞服H.pylori 后诱发胃炎和消化不良症状[13-14];③根除H.pylori 可使部分患者的消化不良症状缓解,疗效高于安慰剂[23];④ H.pylori 胃炎存在胃黏膜炎性反应、胃肠激素和胃酸分泌水平改变,影响胃十二指肠敏感性和运动[24],与消化不良症状产生相关。
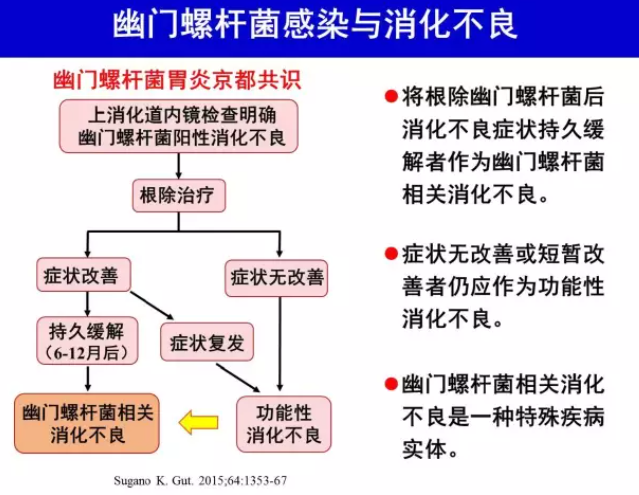
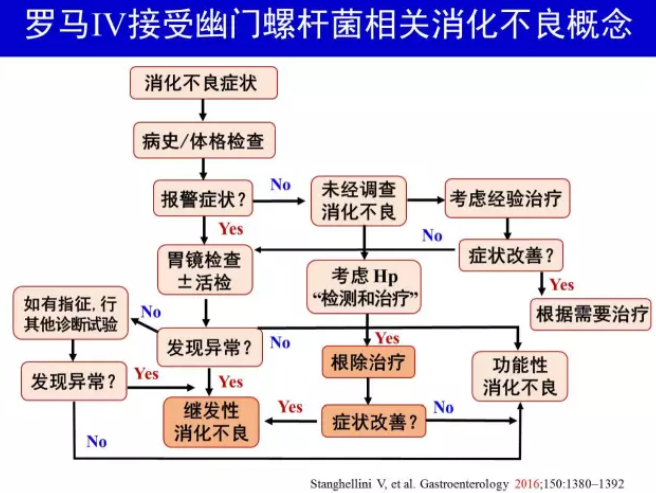
H.pylori 胃炎伴消化不良症状患者根除H.pylori后消化不良变化可分成3 类:①症状得到长期( > 6 个月) 缓解;②症状无改善;③症状短时间改善后又复发。目前认为第1 类患者应属于H.pylori 相关消化不良(H.pylori-associated dyspepsia),这部分患者的H.pylori 胃炎可以解释其消化不良症状,应属于器质性消化不良[2, 25-26]。后2 类患者虽然有H.pylori 感染,但根除H.pylori 后症状无改善或仅有短时间改善(后者不排除根除方案中PPI 作用),因此仍可作为功能性消化不良。
2005 年美国胃肠病学会消化不良处理评估报告[23]指出:总体而言,在功能性消化不良治疗中已确立疗效(与安慰剂治疗相比) 的方案是根除H.pylori 和PPI 治疗;对于H.pylori阳性患者根除治疗是最经济有效的方法,因为一次治疗可获得长期效果。功能性胃肠病罗马Ⅳ也接受上述观点[26]。京都共识推荐根除H.pylori 作为消化不良处理的一线治疗[2],因为这一策略不仅疗效相对较高,而且可以预防消化性溃疡和胃癌,减少传染源。

七

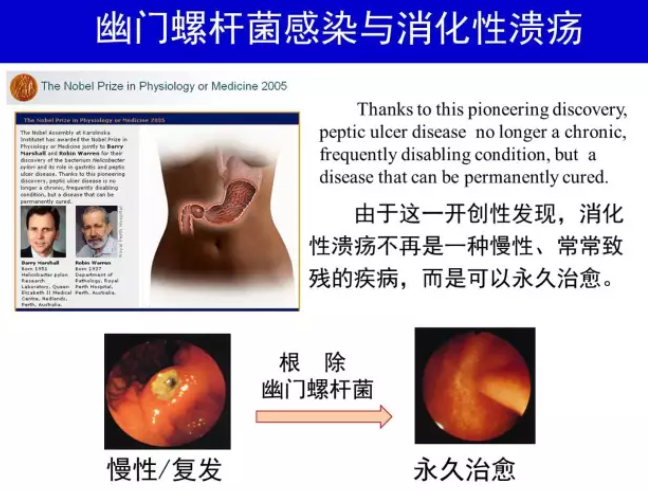
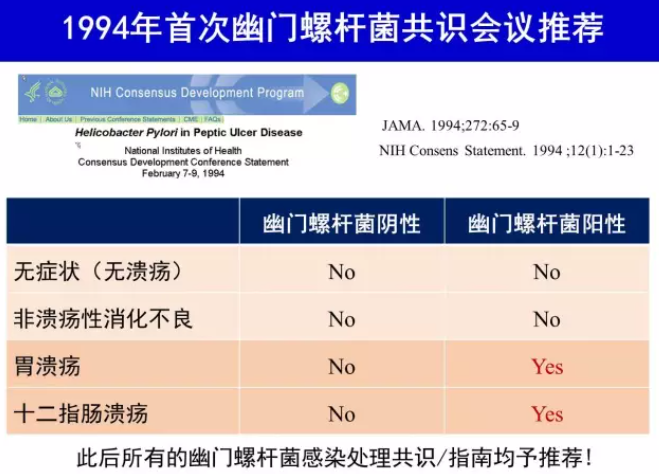
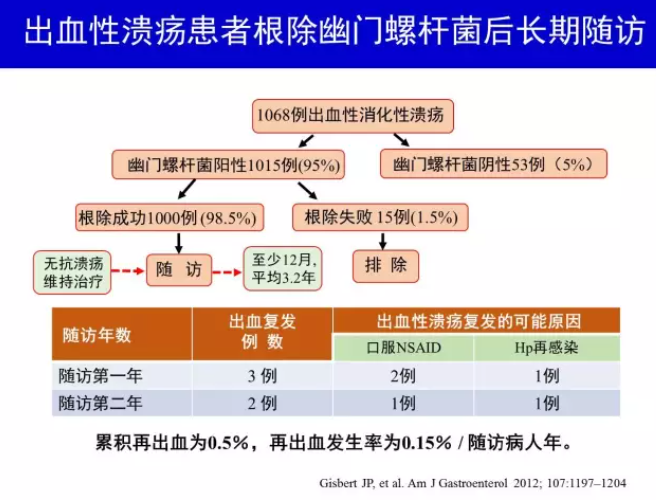
消化性溃疡,包括十二指肠溃疡(duodenal ulcer,DU)和胃溃疡(gastric ulcer),是1994年全球首次H.pylori 感染处理共识推荐的根除指征[27]。H.pylori 感染是约90%以上DU 和70%~80%胃溃疡的病因,根除H.pylori 可促进溃疡愈合,显著降低溃疡复发率和并发症发生率[16, 28]。根除H.pylori 使H.pylori 阳性消化性溃疡不再是一种慢性、复发性疾病,而是可以完全治愈[29]。

H.pylori 阳性的局部阶段(Lugano Ⅰ/Ⅱ期)胃MALT 淋巴瘤根除H.pylori后,60%~80%的患者可获得缓解[18],因此根除H.pylori 是局部阶段胃MALT 淋巴瘤的一线治疗。有t(11,18) 易位的胃MALT 淋巴瘤根除H.pylori 后多数无效,这些患者需要辅助化学治疗和(或)放射治疗[30-31]。所有患者根除H.pylori 后均需要密切随访。如果根除H.pylori 治疗后胃MALT 淋巴瘤无应答或进展,则需要化学治疗和(或)放射治疗。


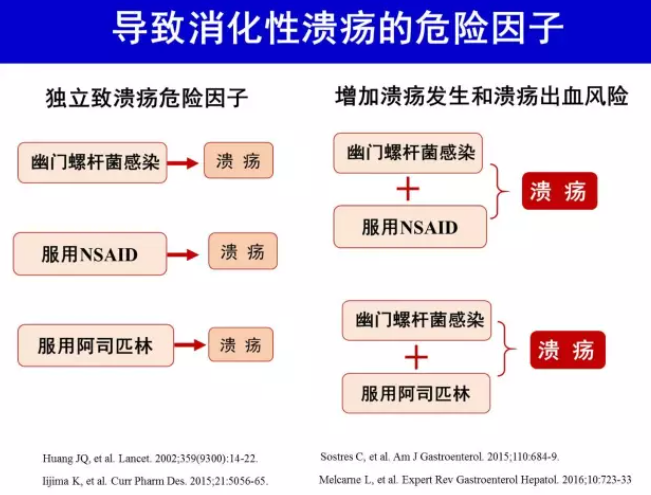
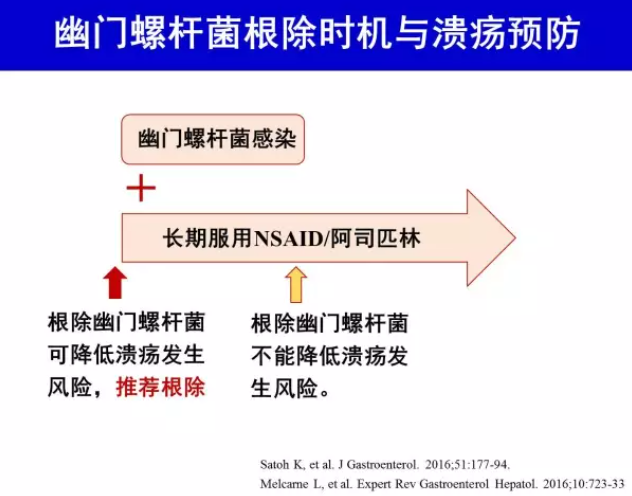
阿司匹林、NSAID 和H.pylori 感染是消化性溃疡和溃疡并发症发生的独立危险因素[32]。Meta 分析结果显示,服用NSAID 增加H.pylori 感染者发生消化性溃疡风险;服用NSAID前根除H.pylori 可降低溃疡发生风险[33-35]。服用低剂量阿司匹林是否增加H.pylori 感染者溃疡发生风险结论不一[34],多数研究结果提示增加溃疡发生风险,长期服用前根除H.pylori降低可溃疡发生风险[36-37]。

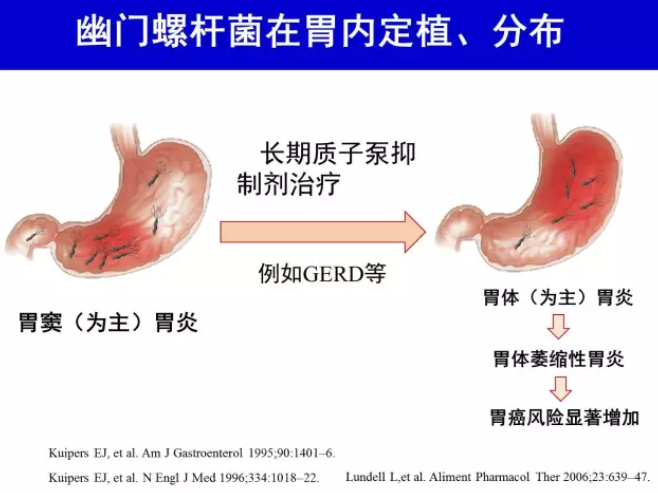
H.pylori 胃炎一般表现为胃窦为主胃炎。长期服用PPI者胃酸分泌减少,H.pylori 定植从胃窦向胃体位移,发生胃体胃炎[38], 增加胃体黏膜发生萎缩风险[39]。胃体黏膜萎缩可显著增加胃癌发生风险[2]。根除H.pylori 可降低或消除长期服用PPI 者胃体胃炎发生风险[40]。

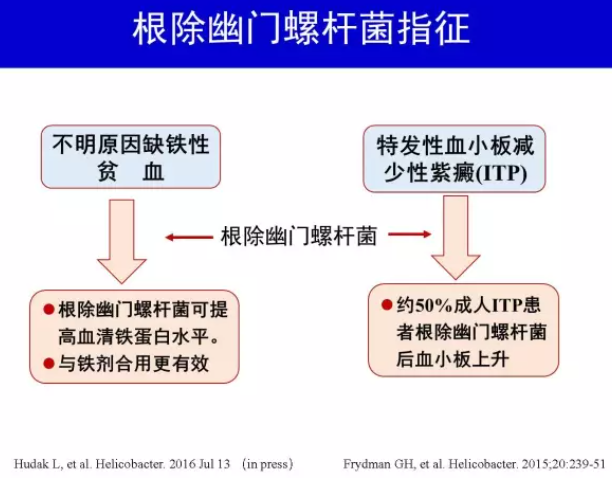
H.pylori 感染与成人和儿童的不明原因缺铁性贫血密切相关,根除H.pylori 可提高血红蛋白水平,在中-重度贫血患者中更显著,与铁剂联合应用可提高疗效[41-43]。
H.pylori 阳性特发性血小板减少性紫癜患者根除H.pylori后,约50%成人患者和约39%儿童患者血小板水平可得到提高[44-45],检测和根除H.pylori 已被国际相关共识推荐[46],但美国血液病学会相关指南并不推荐儿童患者常规检测和根除H.pylori [47]。
有研究显示,H.pylori 感染可能与维生素B12 吸收不良相关,但维生素B12 缺乏者多与自身免疫相关,根除H.pylori 仅起辅助作用[48]。

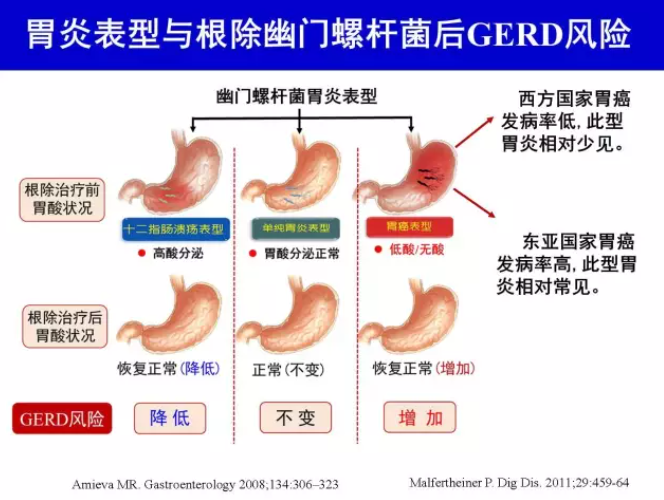
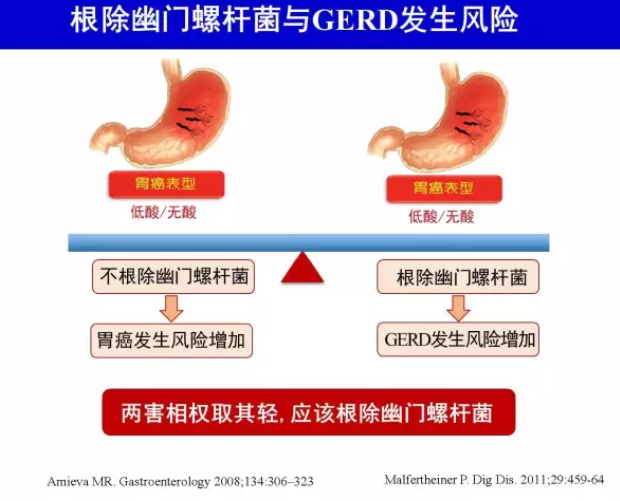
H.pylori 胃炎中,胃窦为主的非萎缩性胃炎胃酸分泌常增加,这些患者发生十二指肠溃疡风险增加;而累及胃体的胃炎尤其伴有胃黏膜萎缩者胃酸分泌减少,这些患者发生胃癌风险增加[49]。根除H.pylori 消除了胃炎,可逆转或部分逆转上述胃酸分泌改变[50-51]。伴有下食管括约肌功能不全的胃体胃炎患者根除H.pylori 后胃酸恢复性增加,可增加胃食管反流病发生风险[52]。但这些患者如不根除H.pylori 则发生胃癌的风险增加。“两害相权取其轻”,应该根除H.pylori[1]。

除上述胃肠外疾病外,H.pylori 感染还被报道可能与其他若干疾病呈正相关或负相关。呈正相关的疾病包括冠状动脉粥样硬化性心脏病、脑卒中、老年痴呆症、帕金森病、肥胖、结肠肿瘤和慢性荨麻疹等[53-58];呈负相关的疾病包括哮喘、食管腺癌和肥胖等[59-61]。但这些报道的相关性并不完全一致,其因果关系尚不明确。

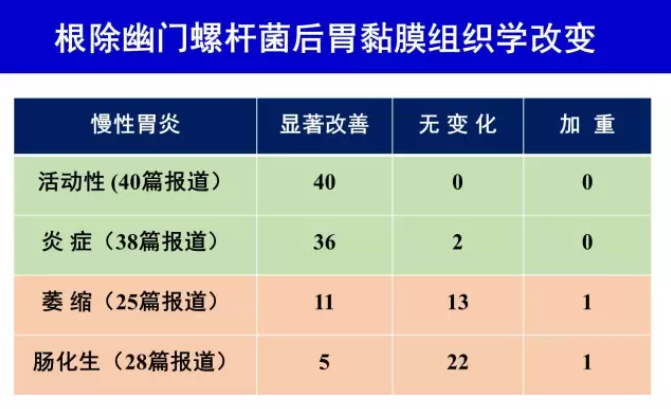
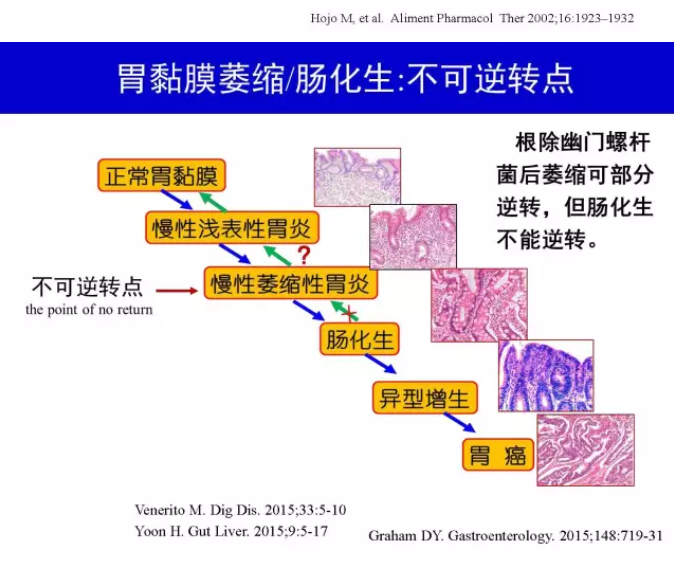
H.pylori 感染诱发慢性活动性胃炎,根除H.pylori使胃黏膜活动性炎性反应得到消退,慢性炎性反应也可不同程度消退[62]。H.pylori 感染诱发的炎性反应与胃黏膜萎缩和(或)肠化生发生、发展密切相关[63],因此根除H.pylori 可延缓或阻止胃黏膜萎缩和(或)肠化生发生和发展[64-65]。根除H.pylori 可使部分患者的胃黏膜萎缩得到逆转[66],但肠化生似乎难以逆转[66-67]。

来源:中华内科杂志