






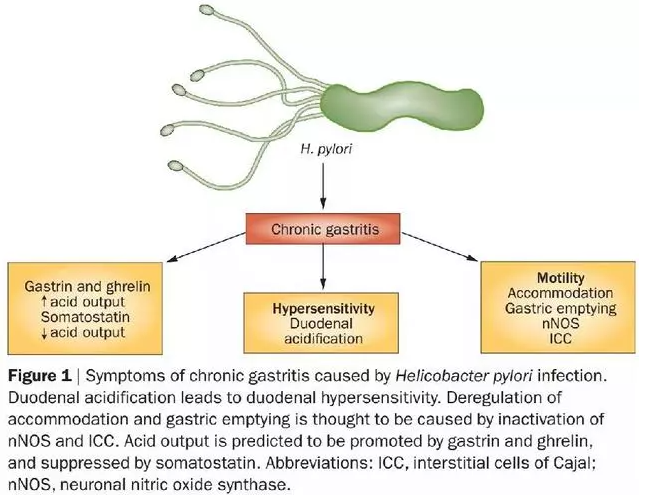
Hp感染导致消化不良的可能机制包括失衡的促胃泌素及食欲刺激素的分泌,十二指肠高敏感性及胃动力异常。
1.尿素呼气试验是最受推荐的非侵入性幽门螺杆菌检测方法
临床应用的非侵入性幽门螺杆菌检测方法中,尿素呼气试验是最受推荐的方法,单克隆粪便抗原试验可作为备选,血清学试验限于一些特定情况(消化性溃疡出血、胃MALT淋巴瘤、严重胃黏膜萎缩)。
马斯特里赫特-5共识已经指出:13C-尿素呼气试验是诊断幽门螺杆菌感染的最佳方法,具有高度敏感性和特异性。14C-尿素呼气试验也被建议,因为其成本较低,但它有放射性,不能用于儿童和孕妇。中国指南也同意了这一观点,认为呼气试验是最好的非侵入性方法,准确度高,易于操作,可反映全胃幽门螺杆菌感染状况,克服细菌“灶性”分布差异、活检取材的影响。
2.精准质控呼气试验结果
(1)排除“假阳性”结果——关注产尿素酶的非幽门螺杆菌
①严格控制呼气收集时间:因为呼气试验的原理是利用Hp产尿素酶的特性,而事实上,我们的口腔、胃、小肠内也存在着少量产尿素酶的非Hp。为避免这些非Hp细菌对结果的影响,检测者要严格控制呼气收集时间,排除非幽门螺杆菌尿素酶导致的假阳性结果。
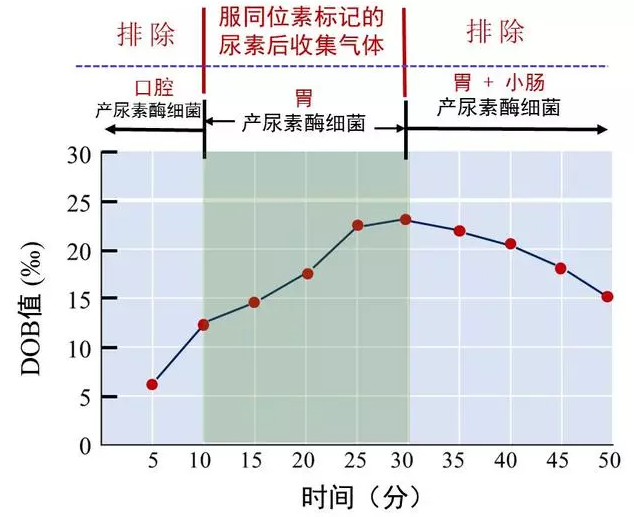
②在严重的萎缩和肠化生时,会出现假阳性:如果某些患者存在严重的萎缩和肠化生时,会使胃内的pH显著上升,其他产尿素酶细菌会生长活跃,同样可能产生假阳性结果。
(2)排除“假阴性”结果——做好呼气试验的质控
①细菌密度低:可能因治疗后或胃黏膜存在严重的萎缩和肠化生时,Hp密度低,引起“假阴性”结果。
②胃排空快:可能因胃排空速度过快,使13C或14C尿素无法与细菌充分接触。
③尿素酶抑制药物(PPI、铋剂、抗生素)
④试餐中无柠檬酸:试餐中柠檬酸的作用是减慢胃排空,13C或14C尿素与细菌充分接触及增加尿素酶活性。
3.合理认识“快速尿素酶试验”
若患者无活组织检查(以下简称活检)禁忌,胃镜检查如需活检,推荐快速尿素酶试验作为Hp检测方法。最好从胃窦和胃体各取1块组织进行活检。不推荐快速尿素酶试验作为根除治疗后的评估试验。
要重点关注以下几种引起快速尿素酶试验“假阴性”结果的可能:
① 因Hp在胃内存在“灶性”分布差异,因此要尽可能多点活检,指南推荐胃窦和胃体各取1块组织进行活检一块,以减少假阴性结果可能。
② 活检标本要保温在20-37℃温度下,且观察至少30分钟;
③ 胃黏膜严重萎缩/肠化生时会不利于Hp定植,胆汁及血液会抑制细菌,干扰检测,同时抗生素、铋剂或PPI也会抑制Hp,因此检测前停用相关干扰药物也很重要。
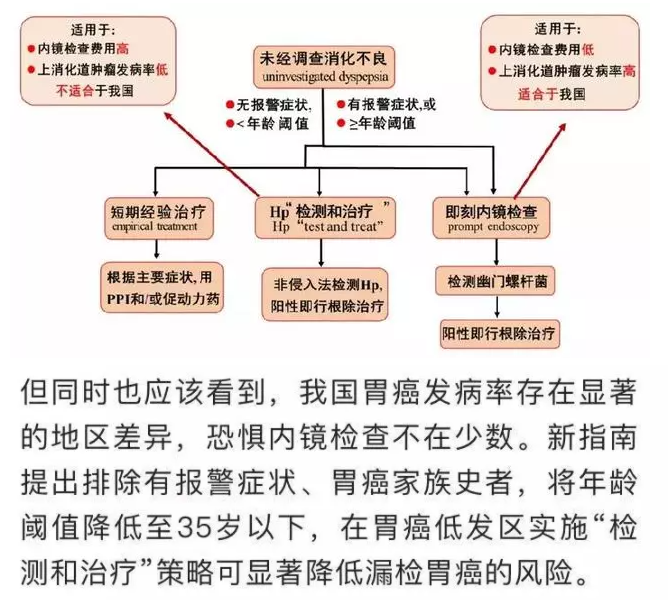
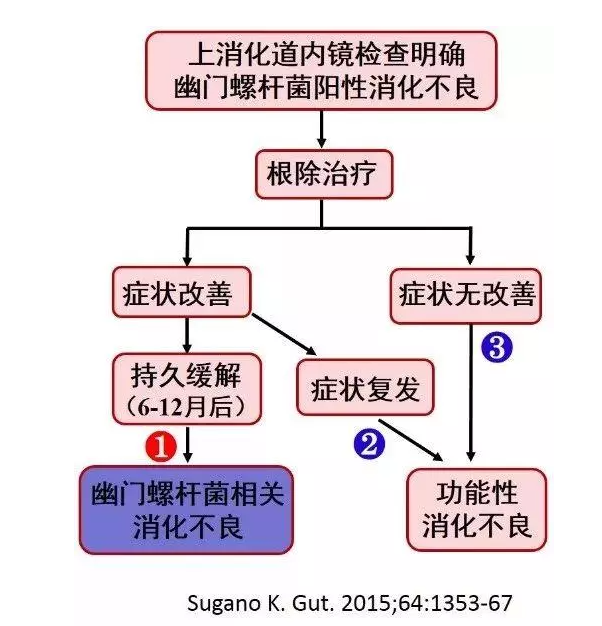
4.无明显黏膜病变的消化不良患者同样推荐Hp检测
因消化不良症状行胃镜检查无明显胃黏膜病变者也应该行Hp检测,因为这些患者也可能有Hp感染。
美国胃肠病学会研究所早已指出,消化不良作为胃镜检查唯一指征的患者,如Hp状态未知,推荐在正常外观胃窦和胃体行常规活检检测Hp感染。
5.Hp根除治疗后评估方法
评估根除治疗后结果的最佳方法是尿素呼气试验,粪便抗原试验可作为备选。评估应在治疗完成后不少于4周进行。
6.指南关于临床常用检测Hp方法的推荐

1.了解抗菌药物作用特点
中国大国情下,抗生素耐药率问题十分严峻。根据我国大范围内的调查数据,克拉霉素,甲硝唑,左氧氟沙星的耐药率已经相当高,而阿莫西林,四环素,呋喃唑酮依然对Hp非常有效。因此,在根除方案中,要尽量选择耐药率低的抗生素。
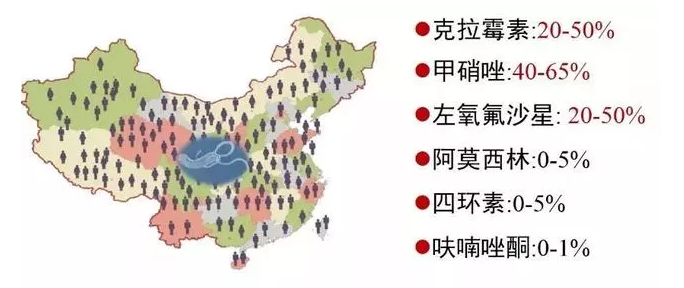
另外,要重点认识“全或无”效应(all or none)。针对克拉霉素及左氧氟沙星,若不耐药则具有完全作用,若耐药则完全失去作用,即一旦患者曾经使用克拉霉素或左氧氟沙星根除Hp失败,则补救治疗中应完全避免再次使用。此外,尽管甲硝唑常规剂量呈现全或无,但增加剂量至1.6g/d可克服耐药。
2.推荐铋剂四联(PPI+ 铋剂+2 种抗生素)作为主要的经验治疗Hp方案
(1)明确指南推荐的7种标准含铋剂的杀菌方案
指南明确推荐了包含铋剂在内的7种四联杀菌方案,根除方案不分一线、二线,应尽可能将疗效高的方案用于初次治疗。因此,2种抗生素的选择应尽可能在阿莫西林、呋喃唑酮及四环素内选择。初次治疗失败后,可在其余方案中选择一种方案进行补救治疗。具体杀菌方案及药物用量详见下表。
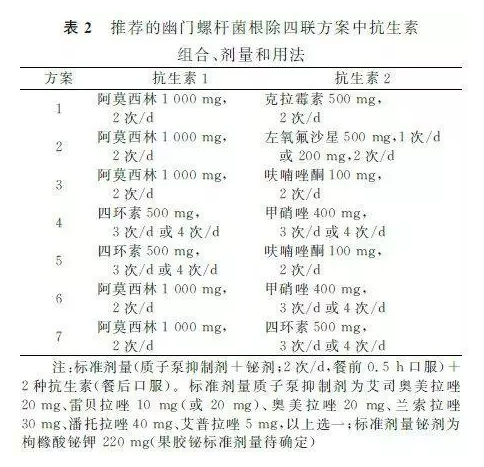
(2)含左氧氟沙星的方案不推荐用于初次治疗
特别需要重点说明的是,指南已经明确指出,含左氧氟沙星的方案不推荐用于初次治疗,可作为补救治疗的备选方案。
(3)补救治疗方案
补救治疗方案的选择应参考以前用过的方案,原则上不重复原方案。如方案中已应用克拉霉素或左氧氟沙星则应避免使用。
补救方案的四大核心精髓:① 应参考以前用过的方案;② 不重复原方案;③ 不重复用克拉霉素或左氧氟沙星;④ 重复应用甲硝唑需优化剂量。
(4)抑酸剂的合理选择
抑酸剂在根除方案中起重要作用,选择作用稳定、疗效高、受CYP2C19 基因多态性影响较小的PPI,可提高根除率。
因此,抑酸剂优选泮托拉唑或雷贝拉唑。
3.合理认识“青霉素过敏”人群
从指南推荐的7种杀菌方案来看,阿莫西林因其低耐药率几乎占据了半边江山。而在中国,所谓的青霉素过敏人群不占少数,而其中,大部分人仅仅是因为一次青霉素皮试阳性而永久暂停使用青霉素类药物。2017美国消化病学院临床指南曾指出:有青霉素过敏史的大多数患者并没有真正的青霉素超敏反应。一线治疗失败后,这类患者应考虑转介他们接受过敏测试,因为绝大多数最终可以安全地给予含阿莫西林的补救方案。
但在中国的大国情下,针对青霉素过敏人群,初次治疗仍应避免使用阿莫西林,指南针对青霉素过敏人群的初次治疗,给出了如下推荐方案:
青霉素过敏者推荐的铋剂四联方案抗生素组合为:①四环素+甲硝唑;②四环素+呋喃唑酮;③四环素+左氧氟沙星;④克拉霉素+呋喃唑酮;⑤克拉霉素+甲硝唑;⑥克拉霉素+左氧氟沙星。
4.推荐的经验治疗铋剂四联方案疗程为10天或14天
1.根除Hp是胃癌的一级预防措施
2015年京都共识报告指出:降低胃癌风险的程度取决于根除治疗时胃黏膜萎缩的严重程度和范围。在胃黏膜处于非萎缩阶段时,根除 Hp 可有最大获益。
2016年Maastrcht V指出:Hp感染已被接受为胃癌的主要病因。根除 Hp降低胃癌发生率。2017年中国幽门螺杆菌感染处理共识报告指出:目前认为Hp感染是预防胃癌最重要可控的危险因素。因此,基本全球已经达成共识,Hp是胃癌发生最重要的可控的危险因素,根除Hp可降低胃癌发生风险是确切的。
2.萎缩可部分逆转,肠化基本不可逆
胃黏膜萎缩/肠化生发生前实施幽门螺杆菌根除治疗可更有效地降低胃癌发生风险。
由此可见,部分萎缩是可以逆转的,而根除Hp感染成为了防止萎缩进展的重要手段,而肠化就目前认识来说,基本是不可逆的。一定要提前干预,阻止胃黏膜进入不可逆的点。因此,根除Hp是胃癌的一级预防措施。
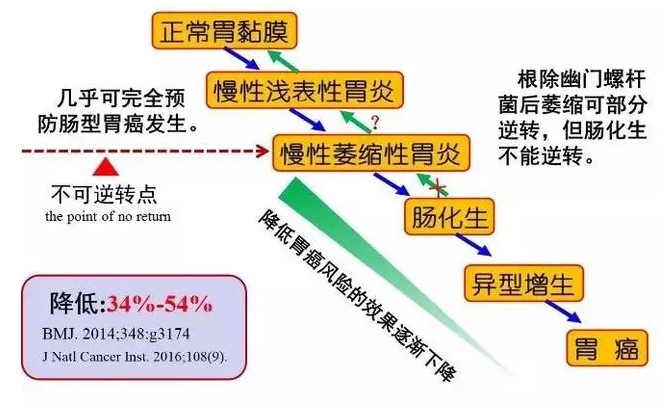
根除Hp后有胃黏膜萎缩和(或)肠化生者需要随访。
一旦触发不可逆的点,积极随访,早期干预成为了重要的二级预防手段。
1.儿童
不推荐对14岁以下儿童行常规检测幽门螺杆菌。推荐对消化性溃疡儿童行幽门螺杆菌检测和治疗。因消化不良行内镜检查儿童建议行幽门螺杆菌检测与治疗。
因儿童根除Hp存在诸多不利因素,包括依从性差,对药物不良反应耐受性低,再感染率可能比成人高,发生严重疾病几率低以及儿童本身有一定“自发清除率”(10%)。此外,儿童能够选择的抗生素品种也相当有限,因此指南并不推荐对14岁以下儿童行常规检测幽门螺杆菌,也并不积极对阳性儿童进行根除Hp治疗。
2.老年人
老年人根除幽门螺杆菌治疗药物不良反应风险增加,因此对老年人根除幽门螺杆菌治疗应该进行获益-风险综合评估,个体化处理。
目前国际上针对老年人的年龄界限定义存在差异,老年人中相对突出的服用阿司匹林或非甾体类抗炎药和维生素B12吸收不良等已列入成人Hp根除指征。但老年人身体状况不一,根除Hp获益各异,因此对老年人Hp感染应进行获益风险综合评估和个体化处理。
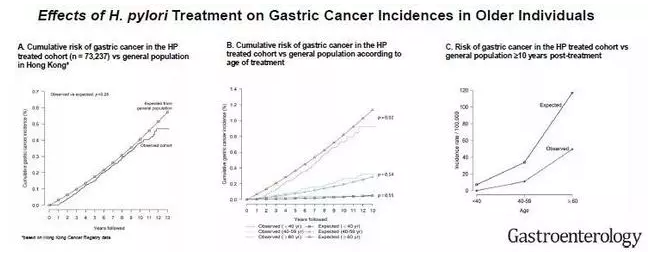
但2018年最新发表在Gastroenterology上的文章指出,根除Hp,依然能降低60岁以上组的胃癌发生率,使老年人获益。
Hp根除治疗可短期影响肠道菌群,其远期影响尚不明确。某些益生菌可在一定程度上降低Hp根除治疗引起的胃肠道不良反应。但益生菌是否可提高Hp根除率尚有待更多研究证实。Maastricht V共识提出根除Hp可能会损害正常的胃肠微生物群,导致短期临床后果,为避免长期临床后果,胃肠微生态不成熟(婴幼儿)或不稳定(老年人、免疫缺陷患者等)者需谨慎。
2017年第五次全国幽门螺杆菌感染处理共识报告充分让临床医生认识到,针对Hp感染,我们要更新观念,统一认识;遵循共识,规范治疗;重视根除方案的选择;提高首次Hp根除率。
中国大国情下根除Hp依然需要指征,规范根除Hp是我国目前面临的最大挑战,而有效根除Hp是对是我国抗生素耐药的应对策略。
来源:病理柳叶刀公众号